Objectifs
- Estimer l’incidence des évènements indésirables graves liés aux soins (EIGS) dans les établissements de santé, en distinguant :
- les EIGS qui sont à l’origine d’une hospitalisation (« EIGS causes d’hospitalisation ») : ils sont survenus lors d’une hospitalisation antérieure ou lors de soins extra-hospitaliers,
- les EIGS qui surviennent pendant l’hospitalisation : ils sont le plus souvent consécutifs aux soins prodigués lors du séjour ou résultent de soins préalables à l’hospitalisation, mais dont les conséquences ont été identifiées pendant le séjour.
- Estimer la gravité et la part évitable de ces évènements.
- Décrire les causes immédiates et les facteurs contributifs à leur survenue.
- Estimer la proportion d’EIGS détectés, signalés et ayant fait l’objet de mesures correctives après leur détection.
- Suivre l’évolution des résultats par rapport aux études précédentes et évaluer l’impact des politiques publiques sur la fréquence des EIGS.
Partenaires
Maîtrise d’ouvrage : Direction générale de l’offre de soins du ministère des Solidarités et de la Santé.
Maîtrise d’œuvre : Fédération des organismes régionaux pour l’amélioration des pratiques en établissement de santé (Forap).
Partenaire : Health Services and Performance Research EA7425 (Hesper). Université Claude Bernard Lyon 1.
Centres de coordination de proximité : Les structures régionales d’appui à l’amélioration de la qualité des soins et de la sécurité du patient.
Type d’étude
Étude nationale, longitudinale, prospective d’incidence sur une population ouverte de séjours de patients hospitalisés à temps complet et suivis pendant une période de 7 jours, à partir d’un échantillon tiré au sort d’établissements de santé volontaires en France métropolitaine.
Population cible
Tous les patients hospitalisés dans les services de médecine et de chirurgie dans les établissements de santé de court séjour. Les services de soins intensifs et de réanimation selon leur recrutement sont considérés comme des services de médecine ou de chirurgie. Sont toutefois exclus : les patients en hospitalisation de jour, en services de psychiatrie, en obstétrique, et les séjours patients en lits-porte dans le service des urgences
Commentaire La population cible est la population que l’étude épidémiologique veut observer, celle à laquelle seront appliquées les conclusions d’une étude. La population étudiée (ou échantillon) est celle que l’étude a les moyens d’observer. L’échantillon doit être choisi judicieusement pour que la population observée se rapproche autant que possible de la population cible. Dans le cadre d’Eneis 3, l’étude a été réalisée dans les spécialités les plus à risques de survenue d’EIGS, des spécialités dans lesquelles la vulnérabilité des patients et l’exposition à des soins invasifs ou dangereux sont importantes. Une étude pilote (projet ERI) réalisée par le Ccecqa [5] avant la mise en œuvre de l’étude Eneis de 2004 a montré la faible incidence des EIGS pendant le séjour hospitalier en maternité (mais aussi la survenue d’évènements graves après la sortie de la maternité, en particulier des complications thrombo-emboliques). Ces constats ont conduit à la décision de ne pas réaliser cette étude dans les services d’obstétrique. L’étude ne porte pas sur les patients en moyens ou longs séjours.
Échantillonnage
La Figure 1 présente en détail la stratégie d’échantillonnage utilisée dans l’étude Eneis 3.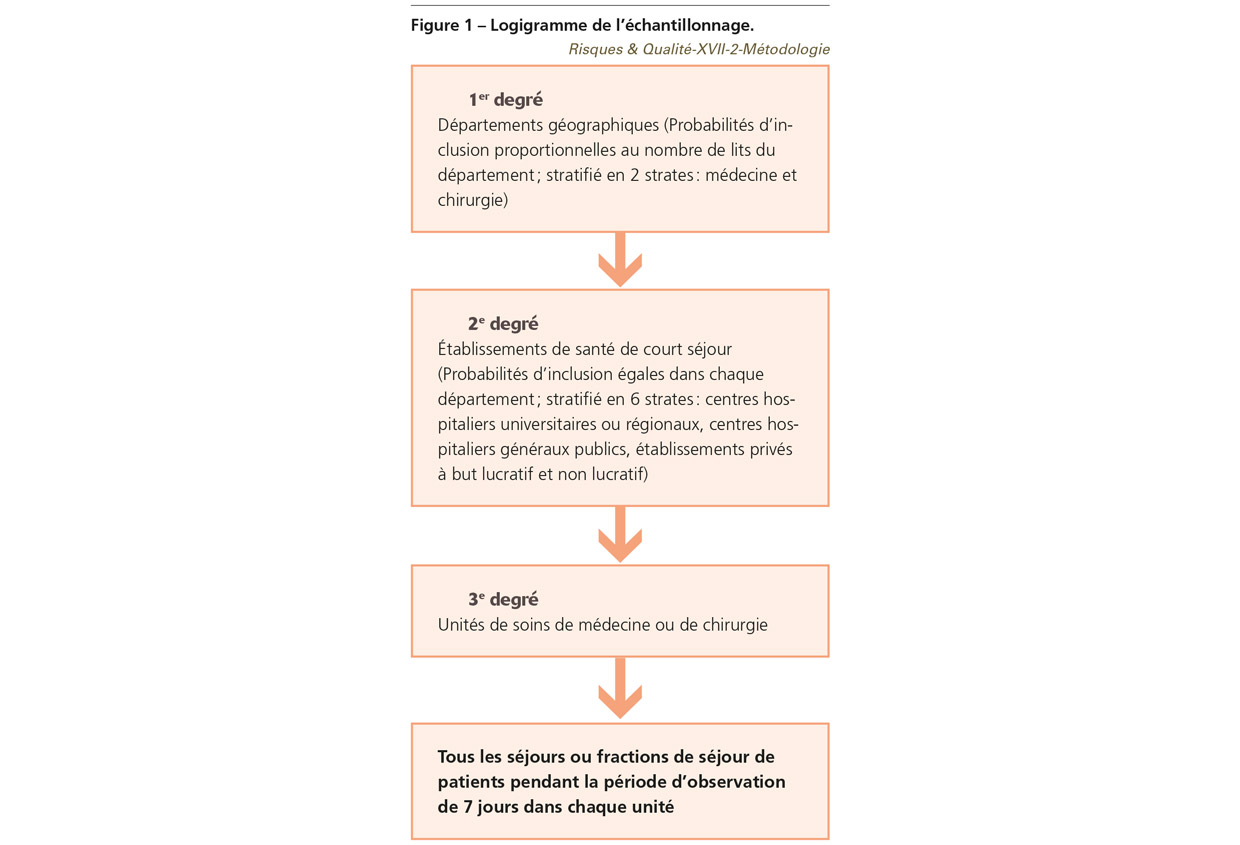
Commentaire Il s’agit d’un « sondage en grappe », ici à trois degrés. Ce type de sondage est utilisé lorsqu’on n’a pas de liste des patients, mais qu’il existe une liste de grappes réunissant plusieurs patients. Le sondage en grappe est alors un tirage au sort d’unités collectives : des unités de soins dans Eneis 3. Afin d’avoir une représentativité géographique, des établissements et des unités de soins, le tirage au sort est réalisé en trois temps : des départements, des établissements de santé dans ces départements, puis des unités de soins dans ces établissements. L’ensemble des patients de ces unités de soins sont inclus. Ce type de sondage facilite la réalisation de l’étude et limite son coût.
Période de recueil
L’étude s’est déroulée pendant une semaine pour chaque unité de soins pendant le deuxième trimestre de l’année 2019.
Commentaire Pour évaluer l’évolution de l’incidence des EIGS, il était important de réaliser l’étude pendant la même période que les études précédentes réalisées en 2004 et 2009. L’incidence des EIGS peut varier en fonction de la période étudiée : pathologies saisonnières (en particulier pour le risque infectieux), organisation des soins (en particulier lors de périodes de congés). Seuls les EIGS survenus pendant la semaine d’observation sont donc retenus.
Recrutement des établissements participants
Le recrutement s’est fait dans les 12 régions de la métropole. Les établissements tirés au sort ont été invités à participer sur la base du volontariat par un appel à participation adressé aux directeurs des établissements. L’accord engageait l’ensemble de l’institution, mais celui de chaque unité n’a pas été demandé. En effet, un nouveau tirage au sort aléatoire des unités de soins a été effectué afin d’obtenir un nombre de 800 patients par strate d’échantillonnage. En cas de refus, une autre structure a été tirée au sort dans la même strate et de préférence dans le même département pour éviter une trop grande dispersion géographique. Un recueil systématique des raisons de refus de participation des établissements a été réalisé.
Commentaire Il est important qu’une telle étude prenne en compte le volontariat des établissements de santé et des unités de soins tirés au sort. Cela favorise la faisabilité et l’acceptabilité de l’étude, la sensibilisation des équipes de soins au signalement des évènements indésirables et à leur prévention. Le taux de participation des établissements tirés au sort en 2009 était de 71%, celui des unités de soins de 93%. Il est important de recueillir les motifs de refus afin d’améliorer le taux de participation lors de prochaines études.
Définition et recueil des cas
Un évènement indésirable (EI) associé aux soins était un évènement clinique ou paraclinique, non désiré pour le patient, consécutif aux stratégies et actes de prévention, de diagnostic, de traitement ou de surveillance relatifs à la prise en charge du patient. Seuls les EIGS étaient concernés : EI associés à un décès ou à une menace vitale, susceptibles d’entraîner une hospitalisation d’au moins un jour ou un handicap ou une incapacité à la fin de l’hospitalisation. Un EIGS évitable était défini comme un évènement qui ne serait pas survenu si les soins avaient été conformes à la prise en charge considérée comme satisfaisante au moment de la survenue de l’évènement.
Les trois outils de recueil utilisés ont été élaborés à partir des British Review Forms [6].
- Le questionnaire infirmier de détection avec 17 items organisés en 5 sections : identification enquête, date du recueil, patient, 17 critères de détection repris lors des trois passages de l’enquêteur, description des évènements détectés et résumé clinique de l’EI.
- Le questionnaire médical de confirmation, indirectement nominatif, avec 15 items organisés en 3 sections : identification, survenue et gravité de l’évènement, et association avec les soins.
- Le questionnaire médical d’analyse du caractère évitable, avec 23 items organisés en 4 sections : patient et résumé clinique de l’EIGS (item de commentaire libre), lieu de survenue, cause immédiate et facteurs contributifs, et le caractère évitable.
Le degré de présomption des caractères « associé aux soins » et « évitable » des évènements a été apprécié sur une échelle de Likert en six modalités de réponse :
- Exclu (certitude ou quasi-certitude),
- Très peu probable (il y a surtout des arguments en défaveur, mais il reste une possibilité pour que ce soit « associé aux soins » ou « évitable »),
- Peu probable (plus d’arguments en défaveur qu’en faveur),
- Assez probable (plus d’arguments en faveur qu’en défaveur),
- Très probable (il y a surtout des arguments en faveur, mais il reste une possibilité pour que ce ne soit pas « associé aux soins » ou « évitable »),
- Certain (certitude ou quasi-certitude).
Si le degré de confiance était supérieur à 3, l’évènement indésirable était considéré comme « associé aux soins » et respectivement « évitable ».
Commentaire Les définitions retenues sont celles utilisées dans d’autres pays et qui permettent des comparaisons internationales. Elles sont opérationnelles pour des études épidémiologiques, et bien acceptées par les professionnels de santé. La fréquence de ces EIGS est élevée, supérieure à 1 pour 1000 journées d’hospitalisation, ce qui justifie cette priorisation. Toutefois le mode de recueil peut être différent d’une étude à l’autre et conduire à des résultats non comparables [7]. C’est le cas des analyses rétrospectives secondaires type Harvard Medical Study Practice [8] qui se basent sur un certain nombre de marqueurs (triggers) pour déclencher une analyse ciblée de certains dossiers. Ces triggers peuvent de plus être assez variables selon les études : durées de séjour excessives, décès non expliqués dans des délais définis, réadmissions secondaires, transferts en soins intensifs… L’étude Eneis 3 se rapproche des études ou surveillances prospectives [9] qui prennent en compte l’ensemble des patients à observer et produisent généralement des mesures plus élevées que les études rétrospectives.
Modalités de recueil
Le recueil des données se fait sur un questionnaire papier, suivi d’une saisie informatisée dans l’établissement de santé par les enquêteurs sur une plateforme informatique. Un binôme constitué d’un infirmier enquêteur effectuant la détection des évènements avec le cadre infirmier du service, et d’un médecin enquêteur effectuant avec le médecin responsable de la prise en charge du patient la confirmation et l’appréciation du caractère évitable des évènements détectés.
Commentaire Le rôle de chaque intervenant (coordonnateur de l’étude dans l’établissement, médecin(s) et cadre de santé de l’unité de soin, infirmier et médecin enquêteur) doit être clairement défini dans le manuel de l’enquêteur et les documents adressés aux établissements de santé. Faire participer plusieurs personnes à la collecte des données permettait d’impliquer plusieurs catégories professionnelles dans ce projet, de répartir la charge de travail et peut-être d’améliorer la collecte des informations [9].
Analyse des données
Analyse descriptive globalement et par strate sur le type d’établissement et la discipline (médecine et chirurgie) des :
Taux d’incidence pendant la période d’observation
- Numérateur : nombre de nouveaux EIGS identifiés dans l’unité d’hospitalisation.
- Dénominateur : nombre de jours d’hospitalisation observés.
Proportion des patients admis pour un EIGS
- Numérateur : nombre de patients admis dans une unité de soins pour au moins un EIGS pendant la période d’observation.
- Dénominateur : nombre de patients admis pendant la période d’observation.
Tous sont présentés avec leur intervalle de confiance à 95%.
Lors de l’analyse, des regroupements sont possibles pour analyser la fréquence des EIGS selon les caractéristiques des patients ou des soins : âge, gravité clinique, provenance, expositions… Sont aussi analysées les caractéristiques des EIGS : types de mécanismes, causes immédiates et facteurs contributifs. On pourra s’intéresser à la proportion d’EIGS ayant fait l’objet d’un signalement, à la proportion de ceux qui ont été analysés, avec ou sans mesures correctives mises en place.
Lors des comparaisons des taux observés lors des études successives de 2004, 2009 et 2019, plusieurs méthodes de mesure et de correction ont été utilisées pour tenir compte de la stratification et des sondages en grappe : modèle de Poisson, modèle binomial, régression logistique.
Commentaire Par rapport à la simple proportion (pourcentage), le taux (ou densités) d’incidence prend en compte la durée d’exposition au risque et permet des comparaisons entre les populations et dans le temps. La comparaison de densités d’incidence entre 2004 et 2009 a été menée en utilisant le modèle de Poisson lorsque la condition d’égalité entre la moyenne et la variance était vérifiée grâce au test de Dean. En cas de surdispersion (variance supérieure à la moyenne), le modèle binomial négatif a été utilisé. Une différence de densités d’incidence était interprétée comme significative si le risque relatif (RR) entre 2004 et 2009 était significativement différent de 1. La comparaison de proportions de séjours-patients admis pour au moins un EIGS entre 2004 et 2009 a été menée par régression logistique. Une différence des proportions de séjours-patients était interprétée comme significative si le rapport de côtes (ou odds ratio) entre 2004 et 2009 était significativement différent de 1.
Confidentialité des données
L’enquête Eneis 3 est réalisée dans le cadre de la loi 51-711 du 7 juin 1951 qui encadre les travaux du système statistique français et de la loi n° 78-17 du 6 janvier 1978 modifiée relative à l’informatique, aux fichiers et aux libertés. Les patients concernés bénéficient d’un droit d’accès, de rectification, de portabilité et d’effacement de leurs données ou encore de limitation du traitement. Ils peuvent exercer leurs droits en le signalant au personnel de l’établissement ou en contactant l’investigateur principal (en conformité avec la déclaration à la Commission nationale de l’informatique et des libertés de France [Cnil]). Il est strictement impossible, à partir des questionnaires remplis, de revenir à l’établissement, aux professionnels et au patient concernés. Les règles strictes de confidentialité étaient fondées sur un engagement signé des enquêteurs à respecter scrupuleusement le secret professionnel, sur une information précise des établissements participants et sur les mesures de sécurité d’ordre physique et logicielle dans les lieux de stockage des données.
Commentaire Le respect de la confidentialité est une obligation qui rassure les professionnels et les usagers. La confidentialité des données ne garantit pas la crédibilité des résultats. Cette dernière repose sur la qualité méthodologique de l’étude, les avis des comités scientifiques et la publication des résultats dans une revue scientifique « à comité de lecture ».
Formation des enquêteurs
Les enquêteurs infirmiers étaient des infirmiers diplômés d’État ou des cadres de santé. Les enquêteurs médecins étaient des médecins thésés. Les uns et les autres ont réalisé l’enquête dans leur propre secteur d’activité (médecine ou chirurgie). Leur recrutement a été organisé par la Forap et les structures d’appui à la qualité. Tous ont été formés par l’équipe de l’investigateur principal durant deux jours à la méthode d’enquête et aux définitions à partir de cas concrets. Un manuel d’enquête détaillé leur a été fourni.
Commentaire La reproductibilité intra et interenquêteurs est importante. Une reproductibilité insuffisante peut biaiser les résultats. Elle est conditionnée par la formation des enquêteurs qui doit comprendre de nombreux exercices et études de cas. C’est à l’occasion de ces formations que les plannings d’enquête (établissements, unités, dates d’enquête) sont finalisés avec les enquêteurs. Il est possible aussi d’apporter des modifications aux guides et questionnaires de collecte des données suite aux questions et problèmes soulevés par les enquêteurs.
Contrôle de qualité
Un contrôle de la qualité des données a été prévu dès la phase de recueil par des visites inopinées, pratiquées par les coordonnateurs de l’étude dans plusieurs unités afin de s’assurer du bon déroulement de la collecte des données, et par un autocontrôle des enquêteurs infirmiers et médecins lors de leurs réponses aux questionnaires (vérification de l’exhaustivité, de l’exactitude et de la cohérence des informations recueillies).
Tous les questionnaires ont ensuite été vérifiés par le centre coordonnateur et complétés le cas échéant avec les enquêteurs. Chaque problème a été revu avec l’enquêteur concerné par téléphone ou lors de visites aux enquêteurs. Des contrôles de cohérence ont été réalisés sur la base informatisée par une série de tests automatisés. Chaque erreur ou incohérence rencontrée a donné lieu à une vérification et, si besoin, une correction du questionnaire. Tous les EIGS ont bénéficié d’une relecture commune par l’équipe médicale de l’investigateur principal.
Commentaire A l’issue des contrôles, la complétude par fiche et par item est analysée. En 2009, le taux de complétude des questions des fiches de détection et de confirmation des EIGS était supérieur à 99% excepté pour deux questions de la fiche de confirmation : la « date de survenue de l’évènement » (24,9% de réponses manquantes) et la date d’identification de l’évènement (2,9%). Pour la fiche de confirmation du caractère évitable, la complétude était de 100%.
Revue des cas par des experts
Tous les EIGS associés à un médicament et toutes les infections sont systématiquement revus par des experts nationaux. Dans certaines spécialités médicales et chirurgicales, les organismes agréés sont sollicités pour participer à l’appréciation de l’évitabilité.
Commentaires Le rôle de ces revues additionnelles est d’étudier plus à fond les dossiers à problème (manque de clarté, incohérences, situation clinique complexe, évènements ou causes ou conséquences de l’évènement inhabituels…) et de statuer sur la nécessité d’obtenir un complément d’information auprès des enquêteurs.
Communication et restitution des résultats aux établissements
Un retour d’information (la liste des EIGS et l’appréciation de leur caractère évitable) est fait aux équipes médicales et soignantes de toutes les unités participantes. Les résultats agrégés au niveau national sont publiés dans le rapport national remis à la DGOS. Ils feront l’objet de communications auprès de différents organismes et institutions sous forme d’articles ou de présentation lors de colloques.
Groupe de travail : Marie-France Angelini-Tibert ; Pauline Bailleul ; Jean-Luc Baron ; Henri Bonfait ; Marc Chanelière ; Cyrille Colin ; Gélica Damba-Lalarme ; Valentin Daucourt ; Christophe Decoène ; Anne-Marie de Sarasqueta ; Ahmed Djihoud ; Anne-Claire Durand ; Stéphanie Gentile ; Hélène Habbey ; Pascal Jarno ; Brigitte Lecomte ; Julia Ndabu Lubaki ; Isabelle Noyon ; Jean-Michel Oriol ; Geneviève Razafitzifehera ; Anne-Laure Richard ; Xavier Richomme ; Christine Sagnes-Raffy ; Emmanuel Sehier ; Marie-José Stachowiak ; Delphine Teigne ; Sandrine Touzet ; Anne-Sophie Urbain ; David Veillard ; Myriam Zaaria.