Introduction
L’accréditation des médecins et des équipes médicales est mise en œuvre depuis près de vingt ans. Elle a rencontré un vif succès auprès de la cible fixée réglementairement, notamment dans le secteur privé. Ses résultats sont probants en termes d’amélioration des pratiques professionnelles et de sécurité des patients. Prenant en compte les limites du programme initialement proposé, la Haute Autorité de santé (HAS) a mis en œuvre, avec les organismes d’accréditation agréés (OA), une refondation complète de l’accréditation afin de mieux la diffuser dans le secteur salarié et hospitalo-universitaire – creuset de formation des futures générations de chirurgiens, anesthésistes et spécialistes interventionnels. Ainsi, dans un monde de la santé toujours plus à risque [1,2,3], cette néo-accréditation apporte des solutions faisables et efficaces pour appréhender cette problématique.
L’accréditation : une réponse professionnelle aux problématiques de qualité et de sécurité des soins qui sont une préoccupation constante et légitime des patients et institutionnels.
L’accréditation, un programme arrivé à maturité, avec quelques marges de progression
L’accréditation des médecins et des équipes médicales a été conçue en 2006 [4], par la HAS en association avec les professionnels, avec un double objectif : améliorer la sécurité des patients et offrir une solution concertée à la crise assurantielle qui frappait certaines spécialités dans le secteur privé. Ce programme est donc proposé sur la base du volontariat aux médecins exerçant une spécialité dite « à risque » en établissement de santé : spécialités chirurgicales, interventionnelles, obstétrique, anesthésie, réanimation. Il a connu une réussite exemplaire avec une montée en charge rapide témoignant de son intérêt et de sa faisabilité, ainsi que de son acceptabilité par les professionnels. L’accréditation a permis l’instauration d’une dynamique d’acculturation à la sécurité des professionnels (82% des médecins accrédités considèrent avoir amélioré leur culture de la sécurité, et 77% la qualité et la sécurité de leurs pratiques [5]), l’appropriation des sujets de sécurité du patient par les collèges professionnels, et la création et l’exploitation d’une base de retours d’expérience unique qui compile plus de 165 000 événements indésirables associés aux soins (EIAS) déclarés par les médecins et les équipes accrédités. L’accréditation gagne en attractivité avec, à ce jour, 10 500 médecins et 550 équipes accrédités, et 77% des médecins éligibles se disant prêts à s’y engager. Elle intéresse de plus en plus de médecins (+ 10% en 2024 versus 2023), surtout dans son modèle en équipe (+ 32%). Néanmoins, des marges de progression existent : les deux tiers des médecins éligibles ne sont pas encore accrédités, l’accréditation reste peu développée dans le secteur public, le programme est encore trop souvent perçu comme une tâche administrative supplémentaire…
L’accréditation : un programme médical proposé par des pairs et soutenu sur le plan méthodologique et logistique par la HAS.
Le nouveau programme d’accréditation : un programme médical intégré à la pratique
Afin de poursuivre son développement et en particulier de se déployer dans le secteur hospitalier public, notamment universitaire, l’accréditation a effectué une profonde mutation. Le programme initial était un « simple » programme de gestion des risques centré sur l’analyse des EIAS, d’abord proposé aux médecins de façon individuelle. Une première évolution a été de rendre la démarche accessible à des équipes [6], possibilité qui rencontre un franc succès puisque, à l’heure actuelle, 40% des médecins accrédités le sont selon cette modalité. Le nouveau programme proposé par la HAS et les professionnels représentés par les OA comporte désormais cinq piliers, visant à améliorer le travail en équipe, les pratiques professionnelles, la sécurité du patient, la relation avec les patients et la santé du professionnel (Figure 1). Un programme-socle (Tableau I) est décliné dans chaque spécialité, prenant en compte les spécificités de chaque discipline. Un point novateur et commun à tous les programmes est l’apprentissage de compétences non techniques (leadership, concertation, coordination, communication…) qui ne sont pas (ou si peu) enseignées dans le cursus des études médicales alors que leur importance a été clairement démontrée dans les autres industries à risque comme l’aéronautique ou le nucléaire. Une autre évolution importante est l’intégration dans le programme des nombreuses activités d’amélioration déjà réalisées par les professionnels dans la routine clinique – c’est-à-dire des activités concertées, protocolées et évaluées, effectuées dans la pratique pour la prise en charge des patients au quotidien [7]. Ce nouveau programme d’amélioration est donc réalisé de manière continue (et non pas ponctuelle), préférentiellement en équipe (et non pas isolée), intégrée aux pratiques (et non pas distincte). Il s’inscrit dans une logique locale, ancrée dans la vie de l’établissement, tout en étant nourri d’activités et de recommandations proposées par les sociétés savantes de la discipline.
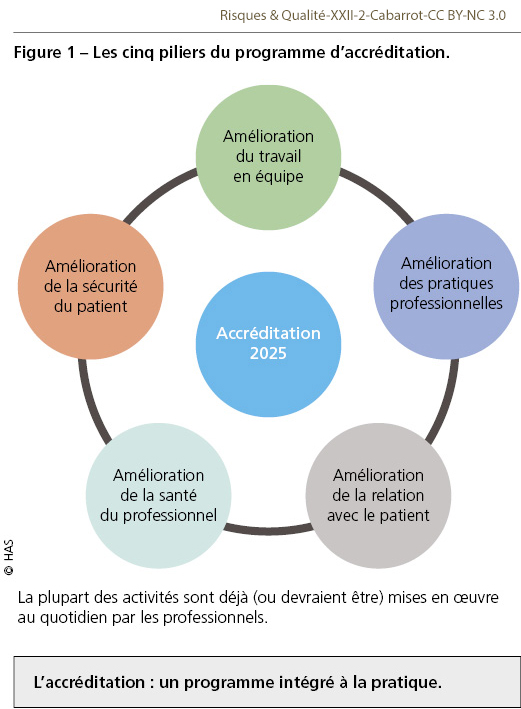
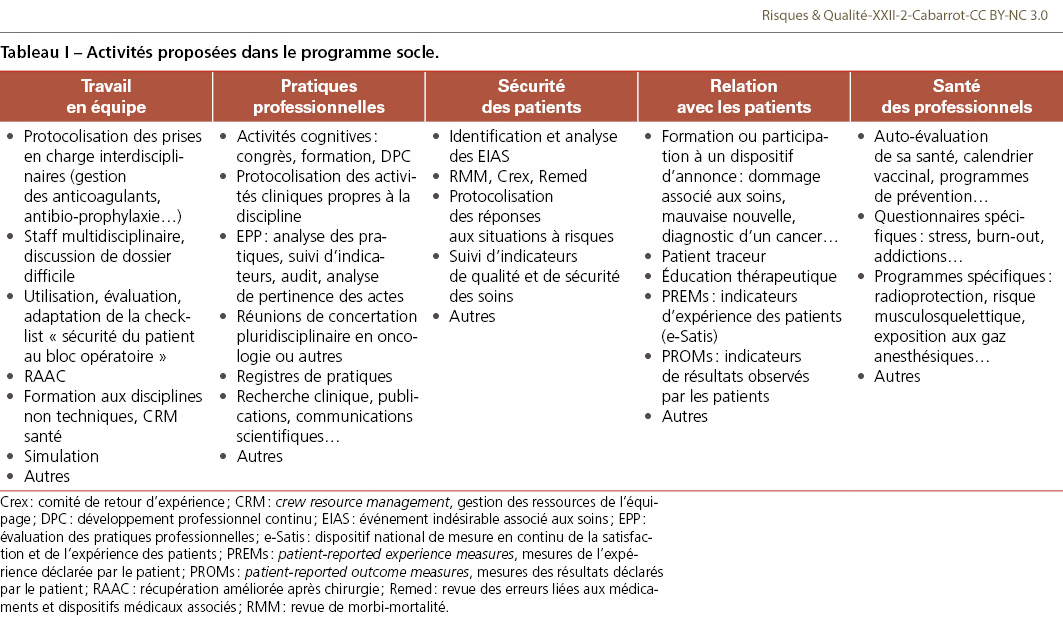
L’accréditation : un programme médical qui propose des activités adaptées à tous les modes d’exercice et à toutes les spécialités. Toutes les activités ne sont pas à faire : chaque médecin/équipe choisit celles qui sont les plus adaptées à son histoire, son contexte, ses objectifs, sa maturité qualité/sécurité, ses problématiques.
Pourquoi s’engager dans l’accréditation ?
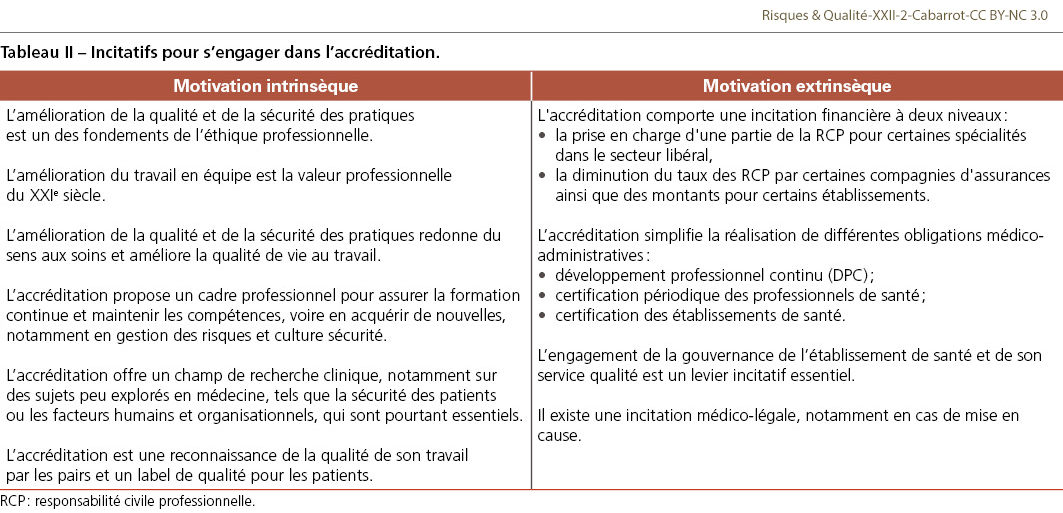
De nombreux éléments incitatifs tant intrinsèques qu’extrinsèques poussent à s’engager dans l’accréditation (Tableau II). Pour les patients, l’accréditation est un label de qualité qui permet la prise en compte de leur point de vue. Pour les médecins et leur équipe, c’est un moyen de maintenir leurs compétences et d’en acquérir de nouvelles, notamment en matière de sécurité des patients ; c’est une reconnaissance professionnelle de leur engagement pour la qualité et la sécurité des soins ; elle améliore le travail en équipe et par là même la qualité de vie au travail ; elle est aussi une opportunité d’insuffler une culture de la sécurité au bloc opératoire. Enfin, pour l’établissement de santé, l’accréditation s’intègre dans le plan d’amélioration de la qualité et apporte une réponse médicalisée à la certification – la plupart des activités réalisées répondent aux exigences du référentiel.
Comment s’engager en pratique ?
Les professionnels s’engagent auprès de l’OA de leur spécialité [8]. Ils choisissent de réaliser leur démarche d’accréditation à titre individuel ou en équipe. Ils sont accompagnés par un pair-expert de la discipline pour déterminer et mettre en œuvre leur programme personnalisé. Celui-ci est tracé dans le système d’information de l’accréditation des médecins (Siam) de la HAS. Après une année d’engagement, le médecin ou l’équipe est accrédité(e) par la HAS. Il ou elle doit ensuite réaliser un bilan annuel lui permettant de conserver son accréditation. Au bout de quatre ans et sur avis documenté de l’OA, le médecin ou l’équipe est réaccrédité(e) par la HAS. La HAS délivre un certificat individuel par médecin. Dans le cadre de l’accréditation en équipe, le programme est effectué en « vraie vie » de manière multidisciplinaire et pluriprofessionnelle et la participation de tous les membres de l’équipe est valorisée par une attestation d’accréditation en équipe (Figure 2).

Conclusion
La qualité des pratiques et la sécurité des patients restent un enjeu essentiel du monde de la santé en 2025. Près de vingt ans après sa création, l’accréditation est aujourd’hui reconnue par les professionnels comme une solution prête à l’emploi pour appréhender cette problématique. Elle a considérablement évolué depuis sa conception, pour s’adapter au contexte et à la « vraie » vie des professionnels sur le terrain, et en particulier à la notion de travail en équipe. L’objectif est de la diffuser plus largement, notamment pour acculturer les futures générations de professionnels à ce mode de travail. Les perspectives ultérieures de développement pourraient concerner l’élargissement à d’autres spécialités, voire à d’autres métiers.
L’accréditation, un programme médical qui a fait la preuve de sa faisabilité et de son acceptabilité par les professionnels, ainsi que de sa validité scientifique et de son utilité pratique. La prochaine étape est de la déployer plus largement, notamment dans le secteur salarié et universitaire. L’objectif à terme est d’en faire un élément culturel pour les prochaines générations de médecins.
