Comment tout a commencé
Ma petite équipe à l’University College a entrepris de développer des méthodes d’analyse des accidents pour les soins de santé en commençant par l’obstétrique. Le professeur Richard Beard de l’hôpital Saint Mary de Londres (désormais intégré à l’Imperial College Hospitals) a courageusement autorisé une petite équipe de psychologues à venir dans son service et à parler avec le personnel de ce qui s’était mal passé. Cette démarche, aujourd’hui banale, était sans précédent à l’époque, et nous devons rendre hommage à son esprit visionnaire et à la priorité donnée par ses équipes à la sécurité des patients. Sally Taylor-Adams et Nicola Stanhope ont passé de nombreuses heures et journées à la maternité pour apprendre à connaître le personnel, gagner sa confiance et l’écouter. Nous pensions devoir attendre longtemps avant de trouver des histoires intéressantes à analyser mais, à notre grande surprise, il y en avait presque chaque jour. Sally et Nicola ont pris des notes abondantes et nous avons rapidement obtenu un corpus de récits de moments où il y avait eu des problèmes ou de moments où les soins avaient abouti à des résultats moins bons que prévu. Nous avons passé en revue ces notes pour essayer de comprendre ce qui s’était passé, en décortiquant le récit et en essayant de trouver un ensemble de concepts applicable aux différentes histoires. Nous avons remarqué que les incidents étaient souvent précédés d’une longue chaîne de petits problèmes qui se combinaient pour finir par causer un préjudice au patient. Nous avons commencé à voir, comme James Reason l’avait suggéré, que les erreurs et les problèmes se produisaient dans un contexte plus large et étaient influencés par de multiples facteurs, qu’il appelait « conditions latentes » [3]. Ce compte rendu montre que notre travail sur l’analyse des incidents a été construit dès le départ à partir des expériences et des récits du personnel de première ligne. Nous avons essayé, du mieux que nous pouvions, de refléter les réalités cliniques dans nos premières analyses, en partageant nos réflexions et nos conclusions avec le personnel qui avait initialement fourni les récits. Nous avons poursuivi cette collaboration lors de l’étape suivante de développement du protocole ALARM, une approche structurée de l’analyse des incidents cliniques. Nous travaillions en étroite collaboration avec un petit groupe de gestionnaires de risques récemment nommés dans un certain nombre d’hôpitaux, des personnes avec une expérience des soins infirmiers ou de la médecine. Ils faisaient tous partie de l’Association of Litigation and Risk Managers1 (ALARM) qui a donné son nom au protocole. Nous avons développé un prototype d’approche, qu’ils ont testé dans leur propre travail, puis le groupe l’a affiné, testé à nouveau, jusqu’à ce que nous soyons convaincus de sa viabilité. Nous avons publié quelques études de cas et, finalement, nous avons pu publier un article décrivant l’approche ALARM dans un numéro thématique du British Medical Journal consacré à la sécurité des patients [4]. Plus tard, nous avons étendu l’approche aux incidents dans le domaine de la santé mentale et des soins primaires, ce qui a donné lieu à une révision et à une extension publiée sous le nom de London Protocol. Ce protocole a été traduit en plusieurs langues et peut être appliqué à tous les domaines des soins, y compris les soins critiques, la santé mentale et les soins primaires [5].
Les leçons de James Reason : le modèle des accidents organisationnels
Les êtres humains peuvent contribuer aux accidents et incidents cliniques à de nombreux stades du processus de production et d’exploitation. Des problèmes et des défaillances peuvent survenir lors de la conception, des essais, de la mise en œuvre d’un nouveau système, ou encore lors de sa maintenance et de son exploitation. Les erreurs les plus évidentes sont celles qui sont les causes immédiates d’un accident, comme un conducteur de train qui ne respecte pas un feu rouge ou un médecin qui se trompe de seringue et injecte un médicament mortel. Les causes immédiates décrites ici sont le résultat d’actions, ou d’omissions, des personnes présentes. Cependant, d’autres facteurs situés plus en amont dans la chaîne de causalité peuvent également jouer un rôle dans la genèse d’un accident ou d’un incident clinique grave. Ces « conditions latentes » sont aux sources des accidents dans le sens où elles créent les conditions dans lesquelles les erreurs et les défaillances peuvent survenir. Cela place les opérateurs en bout de chaîne dans une position injuste, comme l’explique James Reason avec éloquence : « Plutôt que d’être les instigateurs d’un accident, les opérateurs sont le plus souvent les héritiers des défauts du système […] leur rôle consiste généralement à ajouter la touche finale à un breuvage mortel dont les ingrédients sont depuis longtemps dans la marmite » [6]. Le modèle d’accident organisationnel de Reason applique cette perspective à l’étude et à l’analyse des accidents dans de nombreux secteurs critiques pour la sécurité, en distinguant les erreurs commises par les personnes des conditions dans lesquelles elles travaillaient, qui sont elles-mêmes les conséquences des processus organisationnels tels que la planification, l’ordonnancement, les prévisions, la conception, la maintenance, la stratégie et la politique. Les conditions latentes ainsi créées sont transmises par diverses voies organisationnelles jusqu’au lieu de travail (bloc opératoire, service, etc.), où elles créent les conditions locales qui favorisent les erreurs et violations (par exemple, une charge de travail importante ou de mauvaises interfaces homme-équipement) [6]. Le modèle présente les personnes en première ligne comme les héritiers plutôt que les instigateurs d’une séquence d’accidents. Reason fait remarquer que cela pourrait donner l’impression que la « responsabilité » des accidents a été transférée de l’utilisateur final aux gestionnaires du système. Cependant, les gestionnaires eux aussi opèrent dans un environnement complexe et les effets de leurs actions ne sont pas toujours visibles ; ils ne sont ni plus ni moins à blâmer que ceux qui se trouvent au plus près de l’environnement clinique. L’idée générale est que la pensée et les actions de chacun, échecs comme réussites, doivent être examinées dans le contexte plus large de leur environnement de travail.
L’analyse systémique des incidents cliniques
Nous voulions développer une méthode à la fois simple et sophistiquée, une méthode facile à suivre mais qui guiderait la personne et le groupe examinant un incident vers une exploration complète des enjeux. Il nous est apparu que le terme « erreur » ne rendait pas bien compte des problèmes plus larges, tels que l’absence de suivi pendant une période donnée, que nous avions identifiés dans nos observations et entretiens. Nous avons alors adopté l’expression « problème de gestion des soins » pour spécifier les problèmes observés dans le processus de soins. Nous avons également étendu et adapté la classification des conditions génératrices d’erreurs, car la formulation originale semblait plus adaptée aux industries très standardisées et à haut niveau d’automatisation. Nous avons développé une grille de facteurs contributifs affectant la pratique clinique, adaptée au contexte des soins de santé qui était, elle aussi, issue de nos analyses et observations du travail de première ligne (Tableau I) [7]. L’approche fondamentale d’ALARM et du London Protocol est la suivante. Au cours d’une enquête, des informations sont glanées auprès de diverses sources. Les dossiers, les témoignages et tous les autres documents pertinents sont examinés. Des entretiens structurés avec les membres clés du personnel sont ensuite menés pour établir la chronologie des événements, les principaux problèmes liés à la délivrance des soins et leurs facteurs contributifs respectifs, perçus par chaque membre du personnel. Idéalement, le patient, ou un membre de sa famille, devrait aussi être interrogé, même si ce n’est pas encore une pratique courante dans ces analyses. Les questions clés sont : que s’est-il passé (le résultat et la chronologie des événements), comment cela s’est-il passé (les erreurs et les problèmes liés à la délivrance des soins) et pourquoi cela s’est-il produit (les facteurs contributifs) ? Bien qu’une quantité considérable d’informations puisse être glanée dans les dossiers écrits, les entretiens avec les personnes impliquées constituent la méthode principale pour identifier les facteurs contributifs, en particulier s’ils explorent systématiquement ces facteurs et permettent ainsi aux membres du personnel de collaborer à l’enquête. Dans l’entretien, l’histoire et les faits ne sont que la première étape. Le membre du personnel interrogé est également encouragé à identifier autant les réussites lors de la dispensation des soins que les erreurs et les problèmes. Le membre du personnel et l’enquêteur peuvent réfléchir ensemble aux facteurs qui y ont contribué, ce qui enrichit considérablement l’entretien et l’enquête. Le protocole peut être utilisé de différentes façons, par des cliniciens indépendants, des chercheurs, des gestionnaires de risque et des équipes cliniques. Une équipe clinique peut utiliser la méthode pour guider et structurer la réflexion sur un incident, afin de s’assurer que l’analyse est complète et exhaustive. Pour les incidents graves, une équipe de personnes ayant des compétences et des antécédents différents sera constituée même si, dans bien des cas, seul un gestionnaire de risques ou un clinicien serait nécessaire. Les facteurs contributifs qui reflètent des problèmes plus généraux dans une unité sont les cibles du changement et de l’amélioration des systèmes.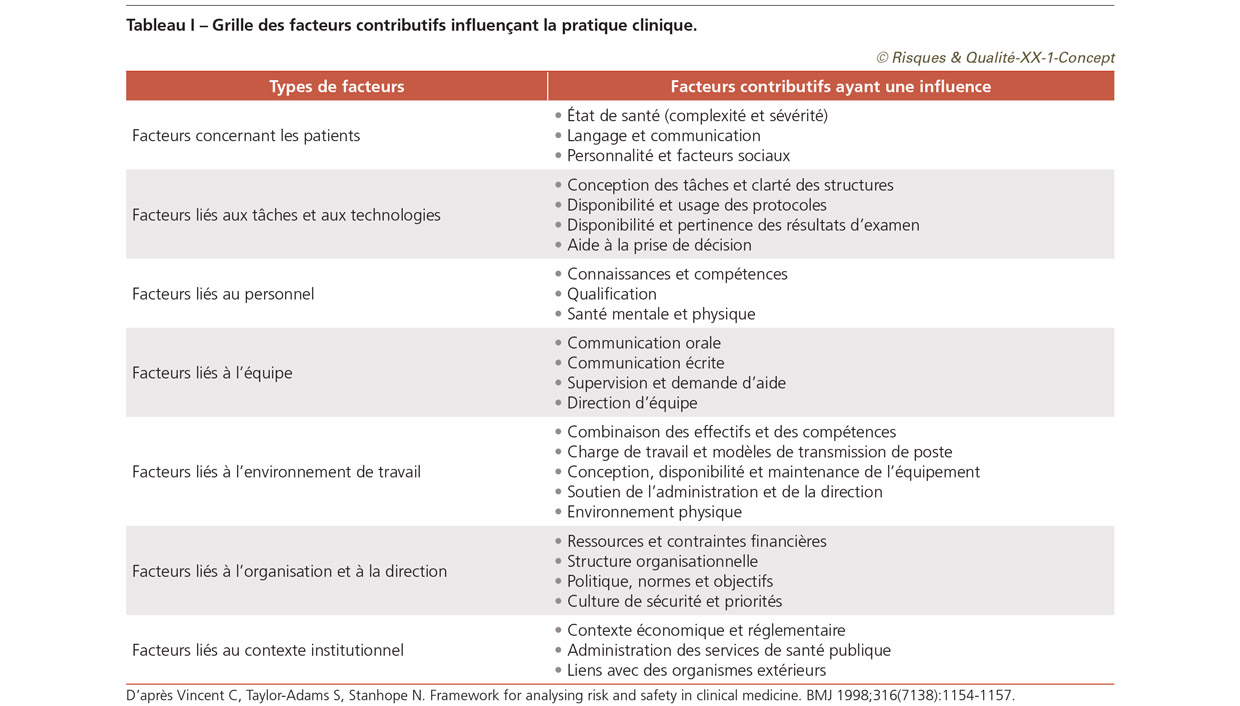
Une fenêtre sur le système : l’analyse des systèmes plutôt que l’analyse des causes profondes
Pour des raisons historiques, la plupart des autres approches de l’analyse des incidents dans le domaine de la santé sont appelées « analyse des causes racines ». Nous avons décrit notre propre approche de l’analyse des incidents comme une analyse des systèmes car nous croyons qu’il s’agit d’une description plus précise et plus fructueuse. L’expression « analyse des causes racines », même si elle est très répandue, est trompeuse à bien des égards. Tout d’abord, elle sous-entend qu’il existe une seule cause fondamentale, ou du moins un petit nombre de causes. Or, en général, le tableau qui se dessine est beaucoup plus « fluide » et la notion de cause racine est une simplification excessive [8]. Toutefois, une objection plus importante et plus fondamentale à l’utilisation de l’expression « analyse des causes racines » est plus fondamentale : elle concerne l’objectif même de l’enquête. Le but semble évident : savoir ce qui s’est passé et pourquoi c’est arrivé. Il est certainement nécessaire de savoir ce qui s’est passé et pourquoi, afin de pouvoir l’expliquer au patient, à sa famille et aux autres personnes concernées. Cependant, si l’objectif est de parvenir à un système de santé plus sûr, il est indispensable d’aller plus loin et de réfléchir à ce que l’incident révèle concernant les lacunes et les insuffisances du système dans lequel il s’est produit. L’incident agit comme une fenêtre sur le système – d’où l’analyse des systèmes. L’analyse des incidents, bien comprise, n’est pas une recherche rétrospective des causes profondes mais une tentative de se tourner vers l’avenir [8]. D’une certaine façon, les causes particulières de l’incident en question n’ont pas d’importance, puisqu’elles appartiennent désormais au passé, alors que les faiblesses du système qui ont été révélées sont toujours présentes et pourraient conduire à des problèmes futurs ; l’approche ALARM et le London Protocol visent à guider la réflexion sur les incidents afin de mettre au jour ces faiblesses.
La nécessité d’une réévaluation
L’analyse systématique des incidents a considérablement élargi notre compréhension des causes et de la prévention des dommages. Ces analyses ont été menées dans de multiples contextes cliniques et ont révélé l’éventail des vulnérabilités des systèmes de santé, mais aussi les nombreux facteurs susceptibles de contribuer aux erreurs. Ces approches ont été largement utilisées dans le secteur de la santé au cours des vingt dernières années, mais elles font aujourd’hui l’objet de critiques et de réévaluations [9,10,11]. La principale raison d’une vision révisée de l’analyse des incidents est que les soins de santé eux-mêmes évoluent de façon spectaculaire. Les gens vivent plus longtemps, souvent avec de multiples comorbidités qui sont gérées pendant de très longues périodes. Les soins sont de plus en plus souvent dispensés à domicile ou dans des établissements sociaux et médico-sociaux, les patients et les familles sont de plus en plus et nécessairement responsables de leurs propres soins. Le lieu des soins se déplace de l’hôpital vers le domicile et la communauté, ce qui signifie que nous devons accorder beaucoup plus d’attention aux problèmes de sécurité qui se posent à l’extérieur, à la maison, dans les établissements sociaux et médico-sociaux et dans les établissements de soins primaires [11]. En réfléchissant aux exigences actuelles de l’analyse des incidents, Carl Macrae, Jane Carthey, René Amalberti et moi-même avons défini sept changements majeurs que nous estimons nécessaires [12] : allonger la période d’investigation, travailler avec les patients et les familles, mener des investigations moins nombreuses mais plus approfondies, examiner les succès et les guérisons autant que les échecs, examiner les facteurs contributifs à différents moments et dans différents contextes, réfléchir à la faisabilité des processus de soins et élargir le répertoire des réponses et des recommandations. Nous ne pouvons pas passer en revue tous les points dans cet article, mais je vais en résumer trois qui sont particulièrement importants.
Élargir le cadre temporel de l’analyse : travailler avec les patients pour revoir leur parcours de soins
De nombreux patients subissent un préjudice significatif en raison de multiples petites défaillances qui s’accumulent tout au long de leur prise en charge, plutôt que d’une unique défaillance spectaculaire à un moment précis. Par exemple, de nombreuses admissions de personnes âgées à l’hôpital sont liées à des effets indésirables de médicaments, en particulier ceux dus à l’interaction de plusieurs médicaments pendant une longue période. Dans le cas d’une admission à l’hôpital consécutive à une réaction complexe à un médicament, une totale compréhension de l’événement ne pourrait être obtenue qu’en observant l’historique des soins du patient pendant plusieurs mois avant l’admission. La suggestion d’étendre notre analyse à des périodes plus longues soulève un certain nombre de questions sur la définition et l’identification des événements qui seraient appropriés et productifs pour l’analyse. Le terme « incident » ne semble pas parfaitement approprié lorsqu’il s’agit de considérer une série d’événements qui pourraient se dérouler progressivement au long de plusieurs mois et une nouvelle terminologie pourrait être nécessaire. Nous pourrions plutôt parler d’une « analyse de la sécurité du parcours du patient » pendant une période donnée [11]. Pour ce faire, il faudra analyser les antécédents médicaux et personnels du patient à la recherche de tous les événements qui ont constitué son parcours de santé et contribué au résultat final, que ces événements aient été perçus comme graves ou non au moment où ils se sont produits et même si le problème a été détecté et résolu. Cette approche plus large nécessitera un nouveau type d’échanges, soutenu par des outils techniques tels que la vidéoconférence, couvrant des périodes plus longues dans l’histoire médicale du patient et impliquant la participation du patient et de sa famille avec des praticiens hospitaliers et du secteur communautaire établissements sociaux et médico-sociaux.
Réaliser des analyses moins nombreuses, plus approfondies et mieux dimensionnées
Les organisations de santé disposent de ressources limitées pour conduire des enquêtes et des analyses de sécurité, et ces ressources sont souvent dédiées aux demandes d’organismes extérieurs. Il est compréhensible que le personnel soit frustré et submergé par les exigences d’une enquête sur un incident menée sans temps ni formation suffisants. Mener des analyses plus approfondies et pendant une plus longue période pourrait sembler ne faire qu’augmenter le poids du système. Cela peut toutefois être atténué par une sélection minutieuse des événements à analyser et l’utilisation d’analyses globales dans lesquelles des ensembles d’incidents sont examinés. Il y a également, à mon avis, un intérêt limité et décroissant à analyser de manière répétée des incidents similaires pour y retrouver le même ensemble de facteurs contributifs, un problème récurrent au National Health Service (NHS). Une analyse approfondie de dix incidents par an peut suffire à avoir une bonne compréhension du paysage de la sécurité et des principales vulnérabilités d’un environnement clinique. Une enquête approfondie sur dix incidents dans un domaine clinique donné au cours d’une année révélerait suffisamment de points méritant d’être explorés et améliorés dans les années suivantes. Les résultats de ces analyses doivent ensuite être examinés à la lumière d’autres informations liées à la sécurité [13,14] et de la stratégie organisationnelle à plus long terme visant à améliorer la qualité et la sécurité des soins. Les analyses rapides des équipes cliniques peuvent également être très utiles pour la réflexion, la formation et la mise en évidence des problèmes de sécurité locaux, mais elles ne seront sans doute pas suffisantes pour poser les bases des décisions relatives aux grands programmes d’amélioration.
Élargir notre répertoire de réponses et de recommandations
L’examen des recommandations générées par l’analyse des incidents montre que la plupart de ces recommandations sont insuffisantes et que peu d’entre elles s’attaquent aux problèmes fondamentaux du système [15,16]. Il est souvent mal compris que les solutions dirigées vers les personnes, comme la réécriture d’une procédure de sécurité ou l’envoi d’un rappel au personnel par courriel, sont insuffisantes et ne conduiront pas par elles-mêmes à des améliorations durables. Les études sur les améliorations réussies et les changements de comportement suggèrent que, même lorsque les procédures de base sont très bien comprises, un travail considérable est nécessaire à la fois pour comprendre les raisons du non-respect des règles et pour apporter des changements. De tels changements, dans le cas de l’hygiène des mains par exemple, nécessitent souvent des interventions multi-facettes à long terme qui englobent les déterminants cognitifs, sociaux et émotionnels du comportement, le tout s’inscrivant dans une stratégie organisationnelle plus large avec un engagement de l’encadrement bien visible [17]. Parfois, une enquête sur un incident isolé met en évidence des changements qui doivent être apportés immédiatement, comme le remplacement d’un équipement défectueux ou la mise à jour de recommandations trompeuses ou incohérentes. En règle générale cependant, nous ne devrions pas élaborer de plan d’intervention majeur à partir d’un seul incident, mais nous appuyer sur un éventail plus large d’informations et vérifier que les conclusions de l’incident sont révélatrices de problèmes plus largement répandus. Les analyses globales des enquêtes de sécurité réalisées au cours d’une année, ajoutées à d’autres données relatives à la qualité et à la sécurité, permettront d’examiner les principaux problèmes liés au système et d’élaborer des plans d’action plus significatifs [18]. Par exemple, un transfert mal organisé peut être à l’origine de plusieurs incidents de sécurité, mais être considéré comme trop difficile à traiter dans le cadre d’un plan d’action concernant un seul incident. Toutefois, un hôpital qui passerait en revue les événements survenus au cours d’une année pourrait voir émerger un schéma répétitif et préparer un plan pour améliorer le transfert dans l’ensemble de l’organisation.
Conclusion et prochaines étapes
Le domaine de la santé évolue rapidement, de plus en plus de soins étant dispensés à domicile et dans des établissements sociaux et médico-sociaux à une population vieillissante souffrant de maladies chroniques pendant de longues périodes. Nos anciens concepts de qualité et de sécurité doivent évoluer pour refléter ces changements [11]. Plutôt que de penser principalement en termes d’incidents spécifiques, nous devons considérer l’équilibre entre les avantages et les inconvénients sur de longues périodes et tenir compte de l’impact social et psychologique des soins autant que de leurs effets physiques. La perspective à plus long terme a des implications importantes pour les stratégies de sécurité que nous mettrons en œuvre par la suite. Ces changements sont profonds et nécessiteront des ajustements majeurs tant pratiques que culturels, ainsi que des travaux de recherche pour étudier et évaluer les approches les plus efficaces. L’approche ALARM et le London Protocol nous ont bien servis et ont été largement utilisés dans le monde. L’approche essentielle consistant à suivre le parcours du patient et à examiner les facteurs contributifs s’est avérée à la fois efficace et efficiente pour comprendre comment la sécurité peut être atteinte et comment elle peut être perdue. Cette approche doit cependant évoluer pour englober des échelles de temps plus longues, les contextes domestique et médico-social et, surtout, la participation active des patients et des familles, notamment parce qu’ils jouent souvent le rôle principal dans la prestation et la coordination des soins de santé. Nous avons également besoin de recherche et d’investissements importants pour développer les approches actuelles et futures. Alors que les méthodes d’analyse des incidents proposées il y a vingt ans se sont largement répandues, il y a eu bien trop peu d’études sur les concepts, les méthodes, la fiabilité et les résultats de ces analyses. Nous avons besoin, par exemple, de développer et d’évaluer des moyens d’impliquer les patients et les familles, mais aussi des méthodes d’évaluation et de contrôle de la qualité des enquêtes. La valeur et l’impact des résultats et des recommandations des enquêtes devrait être évalué de manière significative. Cette période de révision est l’occasion de faire émerger une vision plus critique et plus scientifique, liée à l’apprentissage et à l’amélioration à l’échelle de l’organisation et du système.
Note :
1- Association de gestion des risques et des litiges.