Introduction
Afin d’aider les établissements à mettre en place des conditions de travail en équipe optimales pour sécuriser la prise en charge des patients, la Haute Autorité de santé (HAS) a officialisé en janvier 2018, après une phase expérimentale de quatre années, son programme d’amélioration continue du travail en équipe (Pacte) [1]. En juillet 2019, après une présentation de Pacte à la direction et à l’ensemble de l’encadrement supérieur (en comité de pilotage de la qualité) de l’hôpital d’instruction des armées (HIA) Laveran, l’encadrement du bloc opératoire a souhaité le mettre en œuvre. En tant que secteur d’activité à risque, composé d’une équipe paramédicale pluriprofessionnelle (infirmiers anesthésistes diplômés d’État [Iade], infirmiers de bloc opératoire diplômés d’État [Ibode], aides-soignants [AS]), ayant de nombreuses interfaces avec le reste de l’établissement et déjà mature en termes de culture de sécurité, le bloc opératoire semblait être le lieu idéal pour expérimenter cette nouvelle méthode.
Méthode
Face à une équipe paramédicale importante et pluridisciplinaire (60 professionnels toutes catégories confondues) aux individualités fortes, le binôme référent du programme (chef de service d’anesthésie et cadre de santé du bloc opératoire) ainsi que le facilitateur (ingénieur qualité) ont décidé de coordonner dans un premier temps les compétences paramédicales [2] (Figure 1). Un travail par spécialité englobant les anesthésistes et les chirurgiens (de type Pacte d’orthopédie, Pacte d’ophtalmologie, Pacte de viscérale…) serait envisagé dans un second temps, qui permettrait de consolider la performance recherchée.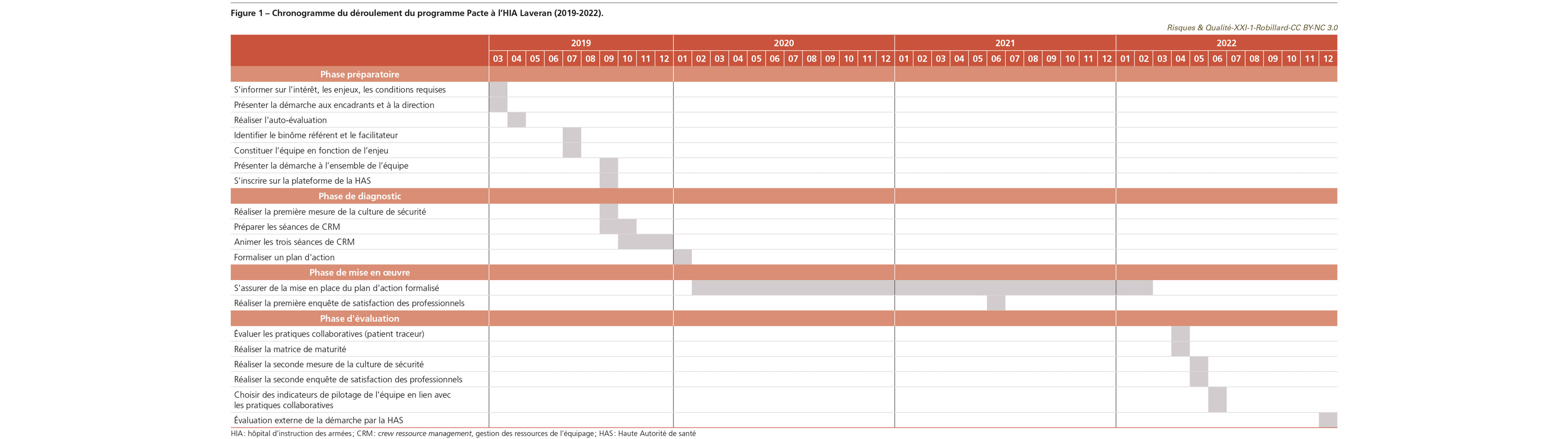
La phase préparatoire
Après présentation de la démarche Pacte à la direction, auto-évaluation de la capacité d’engagement et signature du volet d’engagement [3], une note de cadrage du projet et de composition nominative de l’équipe a été rédigée. C’est également lors de cette phase préparatoire qu’une présentation de la méthode et des différents temps a été réalisée auprès de l’équipe paramédicale. Ainsi, dès le départ et malgré un léger scepticisme, le projet a été compris par l’ensemble de l’équipe qui s’est favorablement positionnée pour son déploiement. Quant à la direction, elle s’est fermement engagée à soutenir durablement le projet. Ce positionnement institutionnel essentiel a été porté à la connaissance des membres de l’équipe afin de les rassurer quant au soutien apporté, si besoin, par le plus haut niveau de commandement interne.
La phase de diagnostic
Mesure de la culture de sécurité
La mesure de la culture de sécurité a été réalisée grâce au formulaire français [4] issu de la traduction du questionnaire Hospital survey on patient safety cultureTM [5]. En début de programme, elle permet à la fois d’évaluer le niveau de culture de sécurité de l’équipe et d’identifier les domaines les moins maîtrisés afin de préparer les séances de crew ressource management (gestion des ressources de l’équipe [CRM]) [6]. Ainsi, après analyse de la première mesure de culture de sécurité et présentation des résultats à l’ensemble des participants (Figure 2), a-t-il été décidé, collégialement, d’organiser les séances de CRM à venir autour des trois thèmes de travail suivants : la collaboration interprofessionnelle, l’amélioration de la visibilité du traitement des événements indésirables graves et l’optimisation du parcours du patient au sein du bloc opératoire. Le binôme d’encadrement et le facilitateur espéraient ainsi améliorer cinq des six domaines de la culture de sécurité dont les scores, proches ou inférieurs à 50%, étaient à fort potentiel d’amélioration [7] (Figure 2) – le domaine des ressources humaines (RH) ayant un potentiel d’amélioration plus complexe lié à une gestion prévisionnelle des recrutements réalisée par un département central du service de santé des armées basé à Paris.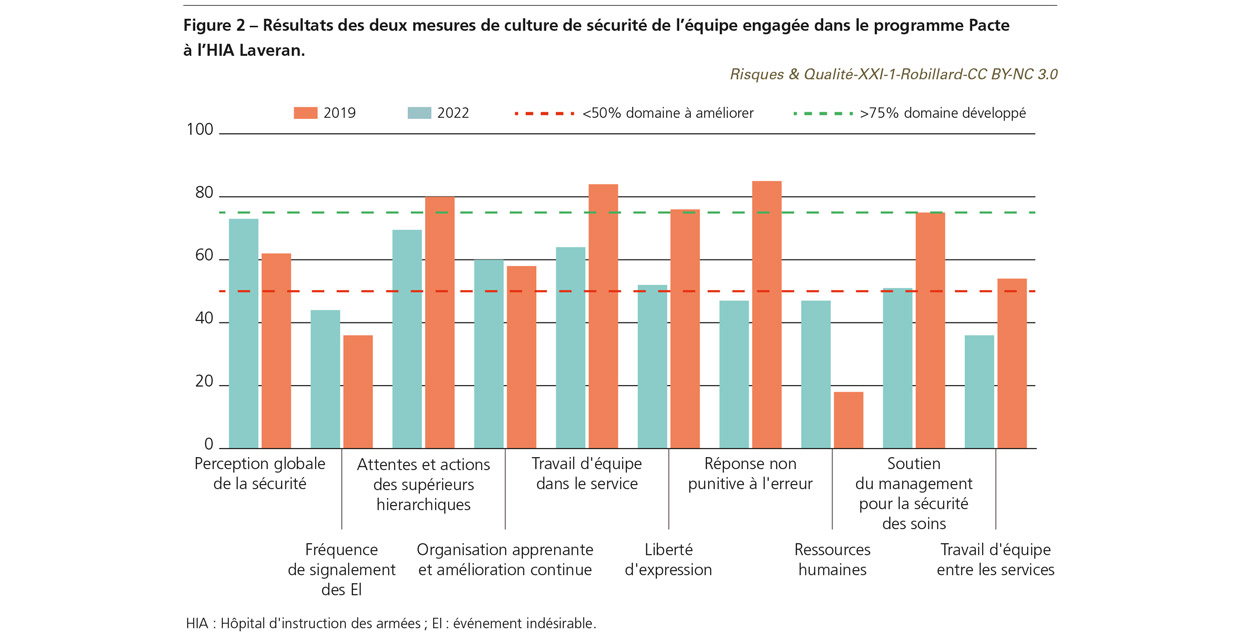
Les séances de crew ressource management
La méthode HAS déconseillant des séances de CRM en santé de plus de vingt personnes [6], trois sessions ont été nécessaires pour inclure les 60 paramédicaux engagés dans la démarche. En amont, le binôme et le facilitateur se sont réunis afin d’établir un « carnet de route » dit roadbook structurant les groupes de travail à venir. Ces séances ont toutes eu lieu un samedi matin afin d’éviter toute sollicitation professionnelle parasitant le travail en cours. La mise en place d’une récupération post-participation a été proposée par l’encadrement paramédical. Les règles de fonctionnement des séances de CRM étaient les suivantes : composition de groupes hétérogènes (AS, Ibode, Iade) ; identification de deux rapporteurs par séance ; absence totale de sollicitation extérieure (pas de téléphone personnel) ; bienveillance et respect mutuel ; liberté de parole ; confidentialité des propos. Chaque séance a commencé par un tour de table et une « humeur du jour » de chaque professionnel. Inspiré de « La météo du jour » proposée dans les outils Pacte [8], ce temps a permis aux animateurs d’appréhender l’état d’esprit des professionnels (qui s’étaient déplacés, un samedi matin, pour participer au programme) mais également de briser la glace et de donner le « top départ » de la séance. Le travail autour de la collaboration interprofessionnelle faisait appel à un atelier de type « remue-méninges » qui devait aboutir, à la fin des trois séances, à une définition de la collaboration interprofessionnelle par l’équipe faisant consensus et qui serait affichée à l’entrée du service. Le travail autour de la visibilité du traitement des événements indésirables (EI) faisait appel à un atelier de type « métaplan », où une discussion était entamée après que chaque professionnel avait apposé, sur trois post-it : un EI qu’il avait identifié mais qu’il n’avait pas déclaré ; un EI qu’il avait fait l’effort de déclarer mais pour lequel il n’avait eu aucun retour ; un EI déclaré avec un retour. Inspiré de l’outil Pacte « Tops & flops » [8], ce moment a été l’occasion d’établir un état des lieux du signalement des EI, d’identifier les freins à leur déclaration et d’aborder les actions d’amélioration souhaitées par l’équipe. Enfin, le travail autour de l’amélioration du parcours du patient faisait également appel à un atelier de type « remue-méninges ». Des sous-groupes ont été constitués pour réfléchir à l’optimisation de l’accueil au bloc opératoire, à la prise en charge en salle et au retour en salle de surveillance post-interventionnelle (SSPI). Inspirés de l’outil « J’aime/Je n’aime pas » [6], ces ateliers ont permis à l’équipe de décrire l’existant, d’identifier l’idéal et de définir les actions à mettre en place pour tenter de s’en approcher. Chaque séance s’est clôturée par un rappel de la suite du programme, la reformulation des règles de confidentialité, et des remerciements pour l’investissement et le dynamisme de chacun. Les rapporteurs de chaque séance disposaient ensuite d’un mois pour restituer au binôme et au facilitateur une synthèse des échanges des trois séances, avec proposition d’un plan d’action.
La phase de mise en œuvre
Cette phase, qui selon la HAS ne devait pas excéder un an, a duré deux ans [3]. Le doublement du temps préconisé est explicable par les différentes vagues épidémiques de Covid-191 (dont la première a débuté au démarrage de la phase). En effet, l’équipe paramédicale du bloc opératoire a été fortement mise à contribution pour soutenir l’activité du service de réanimation, mais également, dans le cadre des missions régaliennes du service de santé des armées, pour assurer la gestion maîtrisée de l’afflux massif de malades infectés à Mulhouse ou en outre-mer [9]. Malgré tout, dès la fin de la première crise, afin de remobiliser l’équipe, un premier point de situation a été programmé lors d’une journée technique, à la fois pour réaliser un point d’avancement du plan d’action, mais également pour planifier, à l’occasion des autres journées techniques, les interventions souhaitées par les professionnels. Ainsi, malgré les différentes vagues et parfois le départ définitif de certains personnels, l’équipe a su faire preuve d’une grande résilience pour avancer dans cette phase du programme. En milieu de phase, une première enquête de satisfaction des professionnels sur la participation du programme a été réalisée (Figure 3).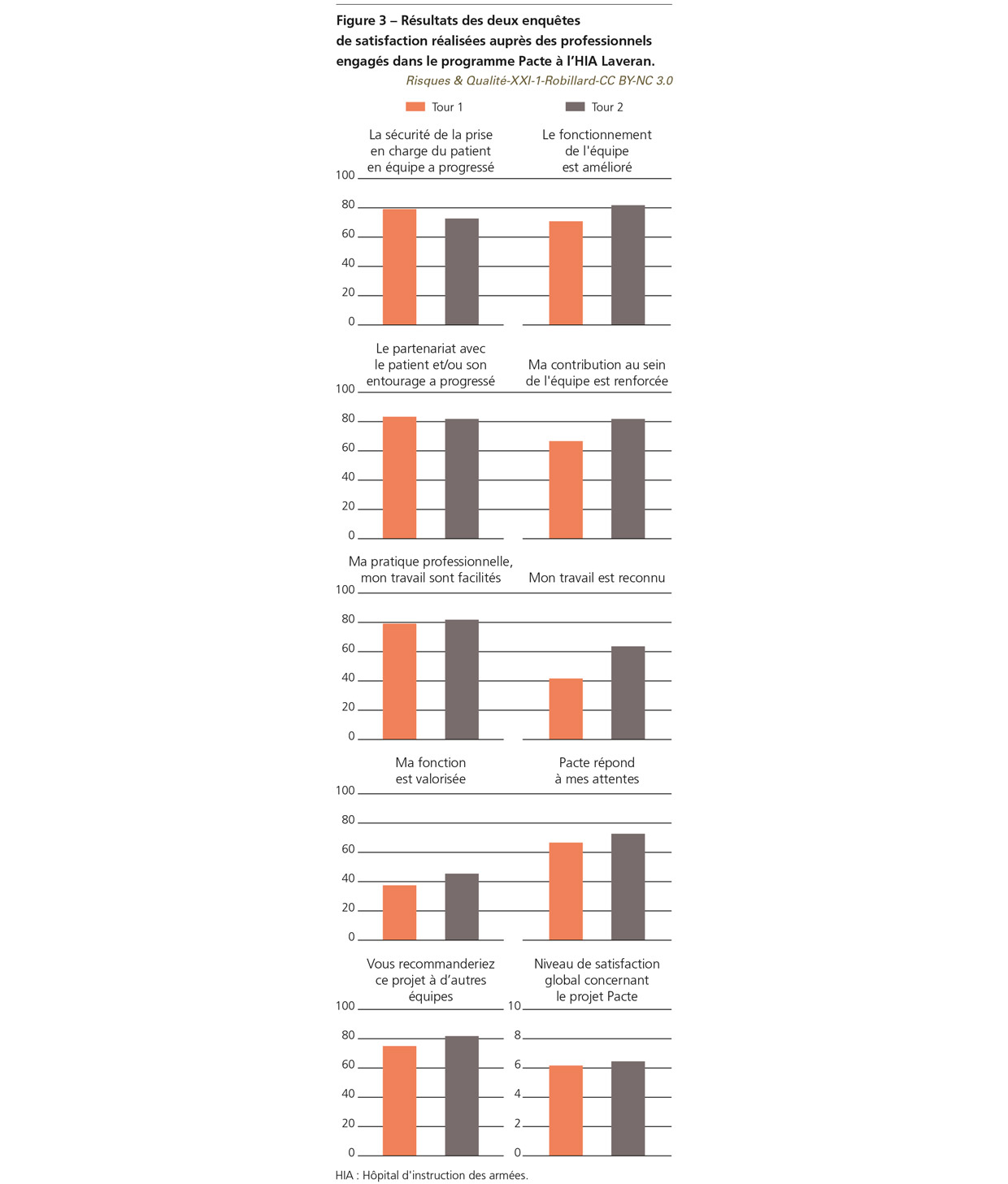
La phase d’évaluation
Comme recommandé, cette phase n’a pas excédé six mois [3]. L’évaluation du programme a débuté par la réalisation d’un patient traceur collaboratif. Différente de la méthode classique du patient traceur, la grille, fournie par la HAS, a permis d’évaluer, à travers l’expérience du patient et la rencontre de l’équipe autour du parcours du patient, les pratiques collaboratives qui contribuent à la cohésion de l’équipe, et à la qualité et à la sécurité de la prise en charge du patient [10]. L’évaluation du programme s’est poursuivie par la réalisation de la matrice de maturité de l’équipe grâce à l’outil fourni par la HAS, adapté de celui de Shortell qui a identifié quatre dimensions essentielles pour garantir la réussite et la pérennité d’une équipe [11]. Les échanges ont eu lieu autour de trois EI survenus récemment dans le service : un EI médicamenteux (erreur d’injection lors de la pose d’un pacemaker sous anesthésie locale), un EI en situation de crise (transfert de table d’un patient anesthésié et intubé) et un événement porteur de risque (erreur de côté lors de l’annonce d’une intervention). Une seconde enquête de culture de sécurité a été réalisée, en fin de programme, pour mesurer l’impact du Pacte sur la culture de sécurité de l’équipe. Une seconde enquête de satisfaction a également conclu cette phase pour recueillir le ressenti des professionnels, essentiel dans le cadre de la politique qualité et pour la décision de pérennisation de la démarche Pacte au sein de l’établissement.
Résultats
La mesure de la culture de sécurité (phases de diagnostic et d’évaluation)
Réalisée dès le début du programme une première enquête permet d’avoir, à l’instant T0, le niveau de culture de sécurité de l’équipe. Celui-ci doit évoluer favorablement au fil des mesures et de l’avancée du programme. En début de parcours, cette enquête est également essentielle à la construction des séances de CRM, qui doivent s’articuler autour des dimensions les moins maîtrisées. Le score de chaque dimension correspond à l’agrégation de plusieurs questions autour d’un même thème [4]. Réalisée en début de parcours, la mesure de la culture de sécurité a permis d’identifier six domaines dont les scores, proches ou inférieurs à 50%, étaient à fort potentiel d’amélioration, dont cinq sur lesquels le binôme s’est appuyé pour construire les séances de CRM. Deux ans plus tard, les résultats de la seconde mesure de culture de sécurité ont été très encourageants et nettement au-dessus des résultats du reste de l’établissement, auprès duquel l’enquête a été conduite en même temps. Six domaines sur dix ont eu une évolution positive entre les deux mesures, et cinq dimensions (dont trois identifiées en début de programme comme à haut potentiel d’amélioration) ont atteint un score supérieur à 75%. Au regard des résultats, le service qualité devra cependant poursuivre ses actions concernant l’intérêt du signalement des événements indésirables (Figure 2).
Le plan d’action (phase de diagnostic, séances de CRM)
Trente-sept actions ont été identifiées par les professionnels de l’équipe : quatorze devaient permettre d’améliorer la collaboration interprofessionnelle, cinq avaient pour objectif d’améliorer la visibilité du traitement des événements indésirables graves et dix-huit devaient optimiser le parcours du patient au sein du bloc opératoire (Tableau I). La phase d’évaluation s’est enclenchée lorsque plus de 85% des actions du plan ont été terminées. Afin de s’assurer du suivi des actions à lancer ou à finaliser, toutes ont été intégrées dans le plan d’action qualité et sécurité des soins (Paqss) du service.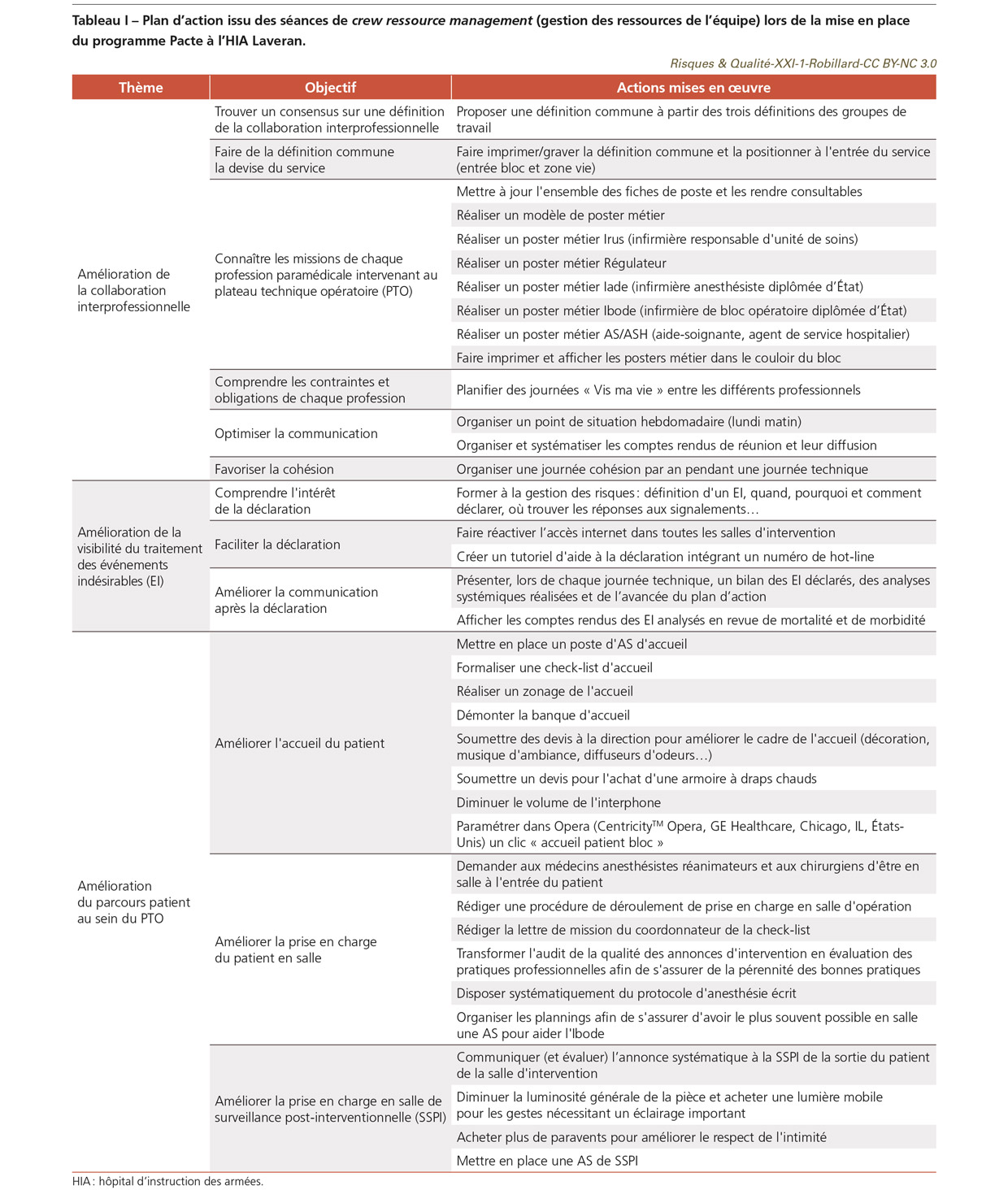
Le patient traceur collaboratif (phase d’évaluation)
Dérivée du patient traceur mais entièrement centrée sur les processus collaboratifs, la méthode du patient traceur collaboratif interroge le patient sur sa relation avec les membres de l’équipe, la qualité de l’information et de l’écoute, ou encore sa connaissance de l’organisation de sa prise en charge. De son point de vue, l’équipe lui a délivré toutes les informations nécessaires à une prise en charge de qualité, a su répondre à ses attentes et l’a impliqué dans sa prise en charge. Seul un point d’attention a été soulevé concernant l’ambiance « angoissante » de la salle au moment de l’endormissement. L’interview de l’équipe a montré quant à elle sa grande maîtrise de la communication à destination du patient et l’implication du patient dans sa prise en charge. Cependant certains points ont été identifiés comme parfois fragiles concernant la qualité de la communication entre professionnels (informations manquantes dans certaines annonces d’intervention, petites tensions sous-jacentes entre les paramédicaux du bloc opératoire et certaines spécialités médicales ou manque de soutien, à certains moments, de la part de l’encadrement). En fin de rencontre avec l’équipe, une restitution de l’échange avec le patient a été réalisée. Ce temps a été particulièrement apprécié par l’équipe du bloc opératoire, peu habituée à la méthode du patient traceur et aux retours d’expérience du patient.
La matrice de maturité (phase d’évaluation)
Cette matrice de maturité a été conçue à partir d’échanges ayant eu lieu autour de trois EI survenus dans le service : une erreur médicamenteuse, une situation de crise et un événement porteur de risque. L’objectif de cette rencontre n’était pas de réaliser une analyse des causes profondes, mais d’étudier comment l’équipe avait réagi face à la survenue de chaque EI. À la lumière des comportements et des pratiques relevés lors des trois EI abordés, un résultat faisant consensus a permis de mesurer le niveau de maturité de l’équipe sur les plans stratégique (compétences, déclinaison du projet de service, place du patient), technique (formations, sollicitation du patient), structurel (participation de l’équipe aux décisions, coopération avec l’équipe qualité, avis des patients) et culturel (gestion des EI, information des patients) (Tableau II). Cette première matrice a permis d’identifier une dimension stratégique déjà très solide. Cependant, c’est l’homogénéité interaxes qui doit être recherchée par l’encadrement afin d’obtenir un système performant. Ainsi, un travail devra se poursuivre afin que l’expression de tous les membres de l’équipe devienne spontanée et intégrée dans la pratique quotidienne (via des réunions d’équipes, des analyses de cas…), que l’équipe soit associée aux décisions, et que les patients soient régulièrement consultés sur le fonctionnement du service. Après avoir orienté son management au regard des premiers résultats du patient traceur comme de la matrice de maturité, l’encadrement devra s’approprier ces méthodes et les reconduire annuellement afin de mesurer l’évolution potentielle de la maturité de l’équipe.
La satisfaction des professionnels engagés dans le programme (phase de diagnostic et d’évaluation)
Le niveau de satisfaction des professionnels engagés dans le programme a été mesuré à deux reprises, une première fois en milieu de phase de diagnostic et une seconde fois en fin de phase d’évaluation. La saisie et l’analyse des données ont été réalisées à partir du fichier de synthèse créé par la HAS. Les résultats issus de l’enquête réalisée en cours de phase de diagnostic étaient plutôt encourageants quant à la pertinence du déploiement de la démarche, surtout concernant la sécurité de la prise en charge en équipe et le partenariat avec le patient. Mais c’est uniquement en fin de programme qu’il a été permis de mesurer l’impact positif du Pacte sur la reconnaissance du travail et la valorisation des différentes fonctions (Figure 3).
Discussion
Bénéficiant d’un cadre très structuré, ce programme permet de mobiliser les professionnels convaincus de l’intérêt du déploiement de démarches collectives pour l’amélioration de la dynamique d’équipe. Malheureusement, il n’existe pas encore dans la littérature de retours d’expérience (Retex) sur des démarches complètes dans les établissements de santé permettant d’échanger sur certaines pratiques et d’optimiser ou de modifier les démarches à venir, à la fois en interne mais également, peut-être, au niveau de la HAS.
Points forts
S’il est un sujet qui fait consensus au sein de l’équipe paramédicale du bloc opératoire, c’est qu’il serait inconcevable de revenir aux organisations d’avant Pacte. L’implication de tous et le pilotage participatif ont largement contribué à la réussite du projet, qui s’appuie avant tout sur l’expérience du groupe et les initiatives du collectif. Le Pacte ayant permis d’optimiser les organisations de terrain, l’encadrement s’en est emparé pour suivre d’autres indicateurs qualité dans le pilotage du service : le niveau de perception globale de sécurité de l’équipe (qui continuera à être mesuré tous les deux ans via la culture de sécurité) ; le nombre de signalements d’EI ; le nombre de Retex faisant suite à une analyse systémique ; le niveau de l’organisation apprenante (qui continuera à être mesuré tous les deux ans via la culture de sécurité) ; le nombre d’interventions du service qualité et gestion des risques lors des journées techniques ; le taux de patients se sentant impliqués dans leur prise en charge (après perfectionnement de la grille classique du patient traceur de chirurgie afin d’y intégrer les critères de mesure de la grille d’évaluation des pratiques collaboratives) ; la note attribuée par le patient sur le niveau de cohésion de l’équipe (idem).
Points de vigilance
À l’HIA Laveran, ni le facilitateur, ni les membres du binôme n’étaient formés au CRM en santé. Cette formation n’est pas un prérequis. Malgré tout, pouvoir compter sur les compétences d’un professionnel formé à cette méthode permet d’optimiser la phase de diagnostic, notamment lors de l’animation des séances de CRM (étape clé du programme) afin de développer une parfaite synergie entre les membres de l’équipe. Actuellement, bien que le Pacte ne soit pas le seul outil permettant d’entamer des démarches collectives d’amélioration de la dynamique d’équipe, il est celui qui permet de valider le critère avancé 3.4-02 du manuel de certification des établissements de santé. Vouloir déployer ce type de démarche dans le seul but d’être éligible à la mention « haute qualité des soins » est un biais de jugement auquel les départements qualité doivent être attentifs, au risque de dénaturer la méthode. Certains établissements ont d’ailleurs validé ce critère sans avoir mis en place de Pacte dans leur structure. C’est la cohabitation de différentes démarches collectives d’amélioration de la dynamique d’équipe qui doit être valorisée (accréditation des équipes médicales, synchronisation des temps…) [12,13] plutôt qu’une seule méthode qui ne répondrait peut-être pas aux attendus de l’équipe.
Leviers
Les managers de terrain tout comme la gouvernance doivent impérativement soutenir et encourager les équipes souhaitant déployer des démarches de terrain (bottom-up) afin que des méthodes comme Pacte puissent être menées sereinement. Cela passe notamment par le témoignage (et l’intime conviction) de l’intérêt de ces programmes, le temps accordé à l’équipe et les contraintes induites (dont la diminution potentielle mais ponctuelle de l’activité) ou encore un éventuel soutien financier soumis à la réalisation d’actions d’amélioration de l’expérience des soins. L’accompagnement par la structure régionale d’appui (SRA) dont dépend l’établissement peut également être un levier de déploiement d’un Pacte. Les SRA, dont l’une des missions est l’accompagnement des professionnels de santé dans leur démarche d’amélioration de la qualité et de la sécurité des soins, peuvent apporter leur expertise et leur méthode aux équipes pour identifier des thématiques globales en amont du diagnostic, cibler les outils nécessaires ou soutenir le binôme référent en animant les séances de CRM.
Conclusion
Alors qu’il aurait été aisé de cesser le déploiement d’une nouvelle méthode durant une pandémie chronique, l’équipe impliquée a choisi de rester mobilisée autour de ce projet. In fine, le partage d’objectifs communs, les échanges riches d’enseignement et les actions à mettre en place pour optimiser certaines organisations et améliorer la qualité de prise en charge des patients ont peut-être permis à l’équipe de rebondir plus facilement en sortie de crise sanitaire. La mention « champion » attribuée par les experts Pacte de la HAS, à un mois de la visite de certification, a rendu hommage au travail réalisé et à l’énergie mobilisée. Outre le fait que ce Pacte servira de modèle aux prochaines équipes qui le mettront en place, il aura surtout été, pour celle du bloc opératoire, l’occasion de consolider la cohérence de son management autour du travail en équipe. À l’instar de ce qui a été constaté pour ce premier groupe, la curiosité des professionnels à se lancer dans le programme, la stabilité du binôme référent, la légitimité du facilitateur, le soutien de la direction et le suivi de chaque livrable seront pour les équipes qui s’impliqueront dans ce programme autant de conditions nécessaires au succès d’une telle démarche.
Note :
1- Coronavirus disease 2019, maladie à coronavirus 2019.